Cu toate că analiza studiilor realizate din 1946 până azi susține că nu avem dovezi valide științific să susținem că administrarea de vitamină C îmbunătățește supraviețuirea pacienților cu cancer (Jacobs si colab., 2015), s-a încetățenit ideea că radicalii liberi cauzează cancer din cauza stresului oxidativ.
Deci este de la sine înțeles că administrarea de vitamină C este benefică pentru că are efect antioxidant prin scăderea nivelul de radicali liberi (ROS).
Doar că nivelul intracitoplasmatic de ROS determină dacă celula progresează în ciclul de replicare celulară sau nu, scăderea nivelului de ROS permițând replicarea, iar nivelul crescut de ROS oprind replicarea celulară. Iar celulele maligne au o rezistenţă mai mare față de radicali liberi (ROS) decât celulele sănătoase – Szatrowski si Nathan, 1991
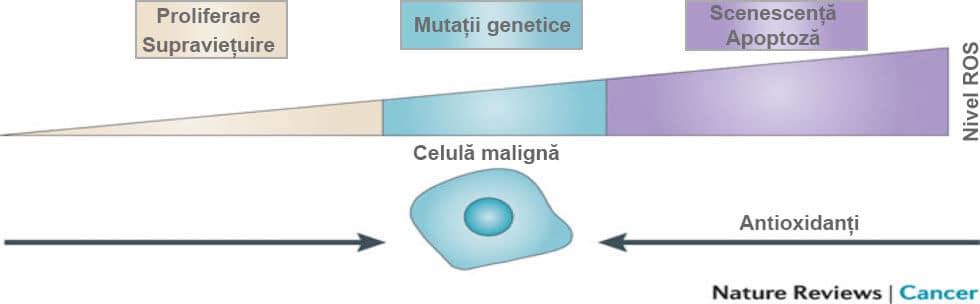
Deci avem nevoie de o concentrație foarte mare de ROS în celulele maligne pentru a le opri replicarea celulară și a le distruge – concentrație pe care o obținem de obicei prin chimioterapie și radioterapie.
Și, deși, în funcție de doză, vitamina C poate avea și acțiune antioxidantă și acțiune prooxidantă, nu știm dacă impactul clinic al administrării este benefic în cazul pacienților cu cancere în stadiu tratabil. – Schumacker, 2006; Grasso si colab., 2014
Posibilitatea de vindecare face diferența între ce poate sau nu să consume un pacient oncologic, iar atât timp cât există șanse de vindecare, administrarea de antioxidanți poate scădea eficienţa tratamentului oncologic, transformând pacienți tratabili în pacienți incurabili.
Până la ora actuală nu există nici măcar un studiu randomizat controlat care să demonstreze presupusul impact benefic al administrării de vitamină C în cazul pacienților cu cancere vindecabile (fără metastaze, diagnosticat în stadii incipiente de boală, în curs de chimioterapie sau radioterapie cu scop curativ). – Unlu si colab., 2015; Li, Zhang si Tang, 2016
Toate studiile care indică vreun beneficiu sunt fie raportări individuale de caz, fie studii pe animale sau linii celulare, fie sunt realizate pe pacienți în stadiu terminal de cancer cărora nu li se mai administra tratament oncologic, ci paleaţie, fie în studii pe persoane sănătoase în care se observă efectul substanțelor care teoretic scad riscul de cancer – toate aceste situații fiind denumite la comun „cancer“.
Ceva din categoria „am un nasture, îmi trebuie un palton“.
De exemplu, unii cercetători susțin că pacienții cu cancer au deficiență de vitamină C, suplimentarea ei îmbunătățind sistemul imun și calitatea vietii pacientului.
– Dar care pacienți cu cancer au deficiență de vitamină C?
Deși răspunsul popular ar fi „toți“, studiul citat pe baza căruia se susține această afirmație a analizat doar 50 de pacienți cu cancer în stadiu terminal și a arătat că doar 15 aveau deficiență de vitamină C. Pe restul de 35 îi ștergem cu buretele și susținem simplu că „pacienții cu cancer au deficiență de vitamină C“… așa, în general. – Maryland si colab., 2005
Dar, când vine vorba de impactul antioxidanților, momentul diagnosticării cancerului este esențial, existând trei perioade distincte:
- înainte de diagnostic – prevenţia cancerului – când aportul zilnic și moderat de antioxidanți din fructe și legume, cereale integrale, leguminoase, sâmburi și semințe crude, carne, lactate, ouă și peşte poate contribui la menținerea stării de sănătate
- diagnosticarea în stadii incipiente de boală – tratamentul curativ al cancerului şi prevenţia recidivei – cand nutriția oncologică se face strict personalizat, în raport cu localizarea tumorii și etapa tratamentului. Și aș vrea să subliniez că, atât timp cât există șanse de vindecare, scopul primordial este susținerea eficienței tratamentului și nu scăderea toxicității tratamentului sau creșterea calității vieții
- diagnosticare în stadii avansate de boală (sau în cazul pacienților a căror evoluție a bolii a ajuns în stadiu incurabil) – paleaţie – cand scopul primordial este reprezentat de scăderea toxicității chimioterapiei sau radioterapiei paleative și creșterea calității vieții.
Există și cercetători care susțin că singurul moment în care pacientul oncologic poate lua antioxidanți fără să își scadă eficienţa tratamentului este în cadrul experimental al studiilor realizate cu scopul scăderii toxicității tratamentului paleativ și creșterii calității vieții. – Wilson si colab., 2014
Inclusiv chimioterapia, cu care este comparată administrarea vitaminei C de către practicienii de medicină complementară integrativă, este, de fapt, chimioterapie cu scop paleativ, nu curativ. – Gourgou-Bourgade si colab., 2012
În mediile complementaro-integrativo-naturopatico-pseudo-oncologeşti se tot aruncă cu noroi în chimioterapie, scoțându-se în evidență doar potențialele efecte secundare pentru că frica de cancer vinde bine.
Toată lumea vorbește despre efectele secundare ale chimioterapiei, dar nimeni nu vorbește de efectele secundare ale tratamentelor alternative, pentru că furnizorii de astfel de produse nu sunt obligați să le testeze ca eficienţă și siguranță și pentru că – nu-i așa? – sunt „naturale“. Și cocaina este naturală.
Biologia celulară a cancerului este extrem de complexă, existând o imensă diferență între distrugerea unor linii de celule maligne analizate într-o cutie Petri, distrugerea unei tumori omogene create în animale de laborator în mod controlat de cercetători și distrugerea unui cancer apărut și dezvoltat de la sine in vivo.
Pentru a înțelege această diferență, imaginează-ți că ne confruntăm cu distrugerea unui cuib de viespi.
Faptul că prindem câteva viespi, le băgăm într-un borcan și le distrugem cu substanță X nu înseamnă că întreg cuibul va dispărea doar pentru că am reușit să le distrugem pe cele din borcan:
- cuibul s-ar putea să aibă o arhitectură care să permită unora dintre viespi să nu intre în contact cu substanța respectivă și deci să supraviețuiască;
- viespile testate în borcan cu substanță X ar putea să fie niște viespi de vârstă sau specie diferite de cele din cuib, care să nu fie de exemplu afectate de respectiva substanță;
- unele viespi ar putea să nu fie în cuib în momentul administrării substanței respective, fapt ce le poate permite să plece să își creeze un nou cuib în altă parte.
Cancerul este o masă heterogenă, mai mult sau mai puțin compactă, de celule în diverse stadii de diviziune, capabile să evite să moară. Iar evitarea apoptozei celulare este la naiba de complicată, implicând o căruță de modificări genetice, care fac celulele maligne dezvoltate de la sine într-un organism viu să fie extrem de imprevizibile, rezistente și adaptabile.
În cazul administrării orale, chiar și în doze mari de 10 g, studiile randomizate controlat au demonstrat lipsa eficienței chiar în cazul pacienților incurabili – studii combătute cu mare tam-tam de publicarea de cazuri individuale care au făcut și au dres.
Însă aportul de antioxidanți pe parcursul tratamentului oncologic, cu intenție de a trata, poate ajuta celulele maligne să supraviețuiască prin scăderea nivelului de radicali liberi. – Cairns, Harris și Mak, 2011
– Atunci de ce se administrează intravenos doze mari de vitamina C în unele spitale – uneori chiar asociat chimioterapiei cu intenţie curativă – tratament recomandat, de asemenea, şi de mulţi practicieni ai medicinei alternative integrative?
Pentru că, acum 40 de ani, laureatul premiului Nobel pentru chimie, Linus Pauling, susținea că administrarea de doze mari de vitamină C vindecă sau previne cancerul, la fel cum acum 400 de ani Papa susținea că Pământul e plat. Deci trebuia să fii complet dus să crezi că ar fi fost rotund.
– Ce l-a făcut pe Pauling să susțină cu atâta vehemență vitamina C în tratamentul cancerului?
În anii ’70, Pauling a publicat, alături de Cameron, două studii în care pacienți declarați „incurabili“ cărora li s-au administrat – întâi intravenos, apoi oral – câte 10 g de vitamină C zilnic au supraviețuit de patru ori mai mult decât pacienții cărora nu li s-a administrat vitamină C. – Pauling si Cameron, 1976; Pauling si Cameron, 1978
Însă dr. William DeWys – șeful secției de studii clinice din Institutul Național de Cancer din SUA la vremea aceea – a criticat sever validitatea rezultatelor obținute de Pauling – Cabanillas, 2010 – deoarece:
- pacienții cărora li s-a administrat vitamină C au fi fost declarați „incurabili“ cât încă erau în tratament oncologicm nu în paleaţie;
- iar pacienții din grupul de control nu au fost, de fapt, niciodată evaluați, grupul de control fiind realizat prin selectarea de dosare din baza de date a spitalului – dintre care, conform dr. DeWys, 20% dintre ei fuseseră declarați incurabili cu doar câteva zile înainte de data decesului.
În 1981, Murata și colab. au publicat un studiu retrospectiv similar celor realizate de Pauling, susținând aceeași creștere a duratei de supraviețuire prin administrarea de vitamină C unor pacienți comparați cu dosare ale unor pacienți cu cancer în stadiu terminal aflați la scurt timp înainte de deces. – Murata, Morishige si Yamaguchi, 1981
Deci nici în cazul studiilor realizate de Pauling și Cameron și nici în cazul studiului realizat de Murata nu este vorba despre studiu clinic randomizat controlat, pentru că nu s-a randomizat nimic, ci despre o comparație retrospectivă fără valoare cauzală.
Și ce este de subliniat este că administrarea de doze atât de mari de vitamina C pacienților respectivi nu i-a tratat, iar noi nu știm dacă ar fi trăit mai mult sau mai puțin dacă nu li s-ar fi administrat vitamina C. Doar presupunem.
Ipoteză atât de simplu de minunată că vitamina C este buturuga mică ce răstoarnă carul mare al cancerului este contrazisa chiar de propriul sfârșit – Linus Pauling a murit de cancer pulmonar în anul 1994, cu toate că și-a administrat cantități imense de 18 g vitamina C, în speranța că asta îl va ajuta cu ceva. Deci, în cazul său propriu și personal, administrarea de vitamina C cât a fost sănătos nu i-a prevenit cancerul, iar administrarea cât a fost bolnav nu l-a vindecat.
Spre deosebire de aceste studii retrospective, cele 2 studii randomizate controlat realizate la Mayo Clinic au demonstrat că administrarea de 10 g vitamina C pe cale orală nu aduce niciun beneficiu pacienţilor oncologici. – Creagan si colab., 1979, Moertel si colab., 1985.
Rezultatele studiilor randomizate controlat realizate la Mayo Clinic au fost însă disputate din cauza administrării orale a vitaminei C, studiile de farmacocinetică a vitaminei C susținând că efectul antitumoral se poate obține clinic doar prin administrare intravenoasă. – Padayatty si colab., 2004
Dar, chiar și în cazul administrării intravenoase a vitaminei C, mai există cel puțin încă 3 de DAR:
- În ciuda faptului că, pentru sănătate, doza recomandată de vitamina C este de 60 mg/zi, chiar și la doze absolut imense, de peste 70 g/m2 vitamina C, administrate intravenos, efectul antitumoral nu apare – Hoffer si colab., 2008; Stephenson si colab., 2013
- Există tipuri de cancer sau etape de tratament în care administrarea de vitamină C este în vreun fel nocivă? –
- administrarea de antioxidanți scade eficienţa chimioterapiei și radioterapiei – Bairati si colab., 2005; Lawenda si colab., 2008; Heaney si colab., 2008
- vitamina C inhibă activitatea antitumorală în cazul pacienților cu mielom multiplu sau limfom în tratament cu bortezomib – Perrone si colab., 2009
- Există pacienți cărora le este contraindicată administrarea de vitamină C ? Pe lângă disconfortul gastrointestinal (diaree, balonare), administrarea de vitamina C:
- crește absorbția intestinală a fierului, fiind contraindicată pacienților cu hemocromatoză – Stotts si Bacon, 2017
- crește riscului de litiază renală cu oxalați în cazul bărbaților, fiind contraindicată pacienților cu antecedente de nefropatie oxalică sau insuficiență renală – Massey si colab., 2005; Ferraro si colab., 2016
- are impact protrombotic şi procoagulant – fiind contraindicată în cazul pacienților cu boli cardiovasculare cu risc de tromboză – Kim si colab., 2015; Mohammed si colab., 2017
Vitamina C nu este atât de simplă și roz precum imaginea pictată de industria pseudooncologică, iar lupta cu cancerul este mult mai complexă.
În stadiile terminale, scăderea toxicității tratamentului și creșterea calităţii vieții pacientului sunt primordiale.
Însă, pe parcursul tratamentului cancerului vindecabil, vrem ca pacientul să se simtă bine sau vrem ca pacientul să se vindece?
Studii citate
Unlu, A., Kirca, O., Ozdogan, M., & Nayır, E. (2015). Journal of Oncological Science.